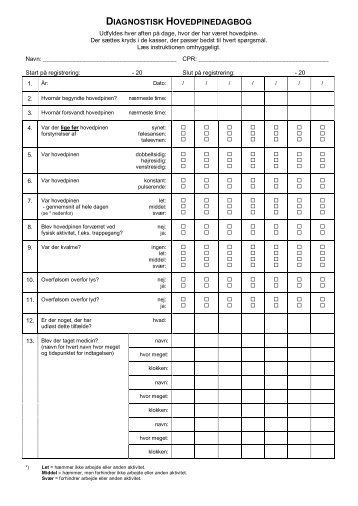
3.1. Diagnose
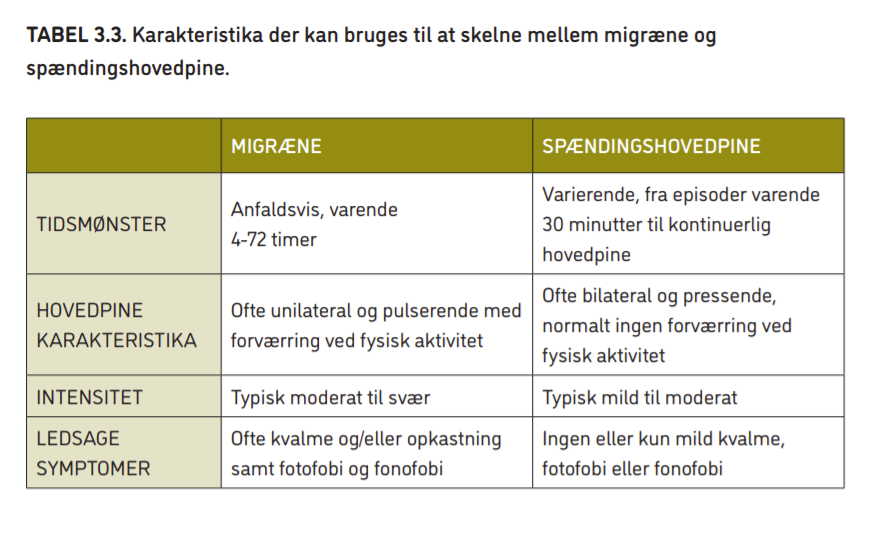
De to hyppigste undertyper af migræne er migræne med aura og migræne uden aura. Mange patienter har begge typer. Migræne uden aura er en anfaldsvis hovedpinelidelse oftest 23 med en varighed på mellem 4-72 timer, hvis typiske karakteristika er halvsidig hovedpine af dunkende kvalitet, moderat til svær intensitet og med forværring ved almindelig fysisk aktivitet. Hovedpinen kan dog også være i begge sider af hovedet på samme tid 24 Den kan være ledsaget af kvalme, opkastninger samt øget følsomhed for lys og/eller lyd (fotofobi og/eller fonofobi) (se tabel 3.1 og tabel 3.3). Patienterne er symptomfri mellem anfaldene, men kan opleve udpræget træthed efter et anfald 25. Mange patienter lider både af migræne og spændingshovedpine. I tabel 3.3 er angivet nogle typiske træk ved de to former for hovedpine.

Ordforklaringer:
Unilateral lokalisation = hovedpinen er ensidig;
Sensoriske symptomer = føleforstyrrelser – kan være prikken i huden, eller smerter ved berøring;
Afasi = taleproblemer; motoriske symptomer = muskelsvaghed, rystelser;
Hjernestammesymptomer = bl.a. sløret udtale, svimmelhed, tinnitus, døvhed, dobbeltsyn, ufrivillige bevægelser;
Retinale symptomer = kortvarige (10 – 20 minutter) med blindhed, blinde pletter eller pletter med nedsat syn.

Ordforklaringer:
Unilateral = ensidig;
Pulserende = smerterne dunker i takt med hjertet
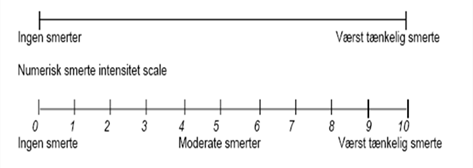
Moderat til svær = se grafen lige nedenfor
Ca. en tredjedel af patienter med migræne har aura. Auraen kommer inden hovedpinen og består af symptomer, som varer 20 minutter til en halv times tid. Symptomerne stammer fra syns- eller følesansen, som flimmer, områder hvor billedet forsvinder og føleforstyrrelser.
Forbigående problemer med at tale kan også ses. Symptomerne udvikler sig gradvist over nogle minutter, og varer oftest 5-60 minutter. Symptomerne kan komme samtidig, 26 eller følger hinanden (se tabel 3.1). Hvis auraen inkluderer muskelsvaghed eller lammelser, klassificeres den som hemiplegisk migræne. Ved migræne med aura er der ikke nødvendigvis efterfølgende hovedpine.
Slå evt. lyden fra.
3.2. Baggrund
Migrænesygdommene er meget almindelige og ca. 16% af befolkningen i Danmark oplever at have migræne mindst en gang i deres liv. Migræne optræder i alle aldersgrupper, også hos børn (se kapitel 10 i Referenceprogrammet ”Hovedpine hos børn”). Der er flere kvinder end mænd med migræne, specielt med migræne uden aura, hvor der er ca. 3 gange så mange kvinder som mænd.

De seneste år har øget vores forståelse af mekanismerne bag migræne. Det er mest sandsynligt, at migræne kan have mange forskellige årsager. Men fælles for dem er, at blodkar i hjernen reagerer på en eller flere af en række triggerfaktorer. Migræne-hovedpinen skyldes sandsynligvis aktivering af smertereceptorer (nerver, som opfatter smerter) i hjernehinden og i visse af hjernens blodkar. Det er også muligt at migrænikere har en øget smertefølsomhed i centralnervesystemet.
En hovedpinedagbog er vigtig, for at lægen kan stille den korrekte diagnose (kan downloades på dhos.dk). Særligt vigtigt er det at skelne mellem milde migræneanfald og spændingshovedpine og at udelukke, at patienten har medicinoverforbrugshovedpine (MOH). Andre sygdomme, f.eks. højt blodtryk, astma, svær overvægt og depression bør diagnosticeres og så vidt muligt behandles. Disse andre sygdomme og/eller deres medicinering påvirker valget af eventuel forebyggende medicin.
Migræne er en godartet sygdom, dvs. man dør ikke af migræne. Men især kvinder med migræne med aura har øget risiko for blodpropper eller blødninger i hjernen, selvom den absolutte risiko er lille (se kapitel 9 i Referenceprogrammet ”Hormoner og migræne”).
Der er typisk ikke behov for blodprøver eller scanninger af hjernen for at stille den rette diagnose, se kapitel 2 i Referenceprogrammet ”Diagnose og organisering”.
3.4. Ikke-medicinsk behandling
Ikke-medicinske tiltag er en vigtig del af behandlingen for en del migrænepatienter , selvom der generelt kun er sparsom dokumentation for effekten heraf.
• Biofeedback har en dokumenteret effekt ved migræne.27
• Akupunktur sammen med anfaldsbehandling har i en gennemgang af flere undersøgelsers resultater vist at reducere antallet af hovedpinedage lige så meget som forebyggende medicinsk behandling. Men der er kun en lille forskel mellem behandlingen med akupunktur og placebo. 28
• Fysioterapi bør primært omfatte instruktion i afspænding, korrekte arbejdsstillinger, holdningskorrektion og instruktion i aktive hjemmeøvelser.
• Fysisk aktivitet kan være gavnlig. 29

• Adfærdsterapi og kognitiv terapi (stress- og smertehåndtering) er sandsynligvis effektivt , men tilbydes kun i begrænset omfang i Danmark. 30
• Information om årsagerne til migræne og mulighederne for behandling, en grundig undersøgelse af patienten, samt blot det at tage patienten alvorligt, kan have en gavnlig effekt.
• Identificer og reducer så vidt muligt disponerende faktorer som f.eks. stress og depression/angst.
• Identificer og fjern så vidt muligt udløsende faktorer som uregelmæssig levevis (f.eks. dårligt søvnmønster eller uregelmæssige spisevaner) og drop provokerende fødeemner så som rødvin, chokolade og visse oste.

3.5. Medicinsk behandling
Medicinsk behandling inddeles i anfaldsbehandling og forebyggende behandling.
3.5.1. Anfaldsbehandling
3.5.1.1. Generelle retningslinjer
- Der er ikke påvist en troværdig forskel i effekten mellem smertestillende håndkøbsmedicin (paracetamol, NSAID (f.eks. Ibuprofen) og acetylsalicylsyre) alene eller kombineret med kvalmestillende medicin sammenlignet med effekten af triptaner. Smertestillende håndkøbsmedicin evt. sammen med kvalmestillende medicin er derfor 31førstevalg. Mange af de patienter, der har utilstrækkelig effekt af de smertestillende håndkøbsmidler, har god effekt af triptaner.
- Anfaldsbehandling begynder ofte med, at man behandler tre anfald med smertestillende håndkøbsmedicin evt. sammen med et kvalmestillende middel.
- Er dette ikke tilstrækkeligt til at patienten får en god livskvalitet, prøves triptaner. Der er 7 forskellige og flere kan afprøves for at finde den bedst egnede triptan.
- Ergotamin (og Gynergen) bruges stort set ikke længere pga. risiko for alvorlige bivirkninger. Bør derfor kun bruges af specialister.
- Anfaldsmedicinen (smertestillende eller triptaner) virker bedst, hvis den tages tidligt i et anfald. Ved migræne med aura bør triptaner dog først tages, når auraen er ovre.
- Anfaldsmedicinen har ofte bedre effekt, hvis den kombineres med ro og evt. søvn.
- Vær opmærksom på, at et stort forbrug af anfaldsmedicin kan give medicinoverforbrugshovedpine (MOH) (se Referenceprogrammet kapitel 6 ”Medicinoverforbrugshovedpine”).
3.5.1.2. Simple smertetillende midler og medicin mod kvalme
- Paracetamol, acetylsalicylsyre og forskellige NSAID har alle dokumenteret effekt til behandling af migræneanfald. Se tabel 3.4 for foreslåede doser.
- Har patienten kvalme, kan smertestillende håndkøbsmedicin kombineres med et kvalmestillende middel, men der er ikke dokumentation på, at kvalmestillende medicin bedrer absorptionen af de smertestillende midler. Metoclopramid tablet 10 mg eller tablet domperidon 10 mg anbefales mod kvalme (sidstnævnte bruges specielt til unge pga. mindre risiko for at få ufrivillige bevægelser). Se tabel 3.4.
- Smertestillende håndkøbsmedicin bør højst tages 14 dage per måned for at undgå medicinoverforbrugshovedpine.
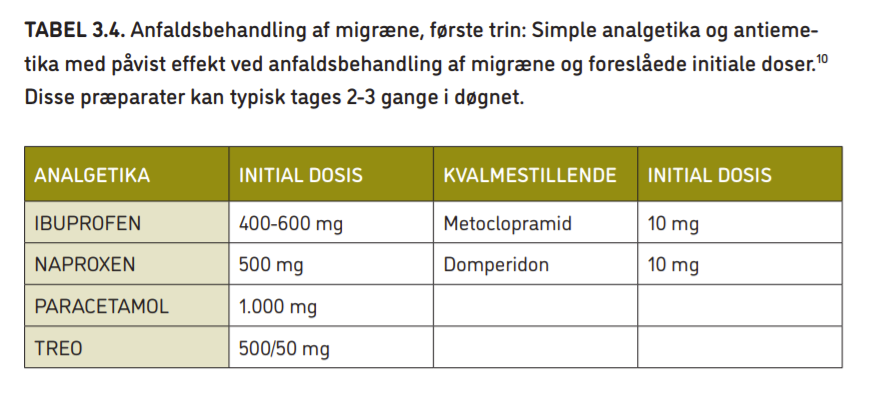
Ordforklaringer:
Simple analgetica = smertestillende medicin, som kun indeholder ét aktivt stof;
Antiemetika = kvalmestillende medicin;
Initiale = den første (dosis);
Præparater = typer medicin
3.5.1.3. Triptaner
- Der er 7 forskellige triptaner som tabletter på det danske marked. De er lidt forskellige mht. effekt og bivirkninger (se tabel 3.5). Der kan dog være betydelige forskelle på, hvor godt medicinen virker på den enkelte patient. Derfor bør patienterne få mulighed for at prøve flere forskellige triptaner.
- Patienter, der ikke får lindring af migrænen med én triptan, kan have god virkning af en anden. Prøv mindst 3 forskellige triptaner, hver på mindst 3 anfald, før det konkluderes at patienten ikke får gavn af triptanerne.
- Der kan være betydelige prisforskelle mellem triptanerne.
- Triptaner fås som smeltetabletter eller hurtigt opløselige tabletter. Der er ikke dokumentation på, at disse virker hurtigere end almindelige tabletter. Næsespray og injektion virker hurtigere end tabletter.
- Triptaner virker bedst, hvis de tages tidligt i anfaldet (mens smerten er mild). Men de bør ikke tages under aurafasen. Triptaner har ingen effekt på spændingshovedpine.
- En kombination af triptan og NSAID kan hos nogle patienter være mere effektivt end de to typer medicin hver for sig. 32
- Har patienten kvalme, kan en triptan-tablet kombineres med kvalmestillende metoclopramid eller domperidon. Har patienten ofte opkastninger, kan triptan som næsespray eller injektion bruges.
- Ca. 20-50% af patienterne oplever at migrænen vender tilbage indenfor 48 timer. En ny dosis triptan er normalt effektiv i disse tilfælde. Tilbagevendende migræne kan også behandles med NSAID.
- Ved manglende effekt af en triptan opnås der normalt ikke noget ved at gentage behandlingen med triptan ved samme anfald.
- Triptaner bør højst benyttes 9 dage per måned for at undgå medicinoverforbrugshovedpine.
- Almindelige bivirkninger af triptaner er trykkende fornemmelse i brystet, kvalme, prikken i huden på arme og ben og træthed. 33
- Triptaner bør ikke tages, hvis man har ukontrolleret højt blodtryk, forsnævringer i hjertets blodforsyning, blodpropper eller blødninger i hjernen eller åreforkalkning. Der er ikke udført forsøg med triptaner på patienter over 65 år. Sumatriptan næsespray 10 mg er godkendt til unge i alderen 12-17 år. Se www.promedicin.dk for uddybende liste.
- Der gives alment tilskud til de oftest benyttede triptan-tabletter (Sumatriptan, Rizatriptan, Zolmitriptan og Eletriptan) 34 og klausuleret tilskud til næsespray, når det ikke er muligt at bruge triptaner, der sluges, f.eks. pga. kvalme og opkastning. For de øvrige triptaner kan der søges om enkelttilskud. Snak med lægen om dette.
Det kræves normalt, at mindst to af de billige orale triptaner (Sumatriptan, Rizatriptan, Zolmitriptan og Eletriptan) med generelt tilskud er forsøgt uden tilfredsstillende virkning. Patienter med meget svær migræne, der ikke kan behandles med andre formuleringer af triptaner end Sumatriptan injektion, kan også opnå enkelttilskud.
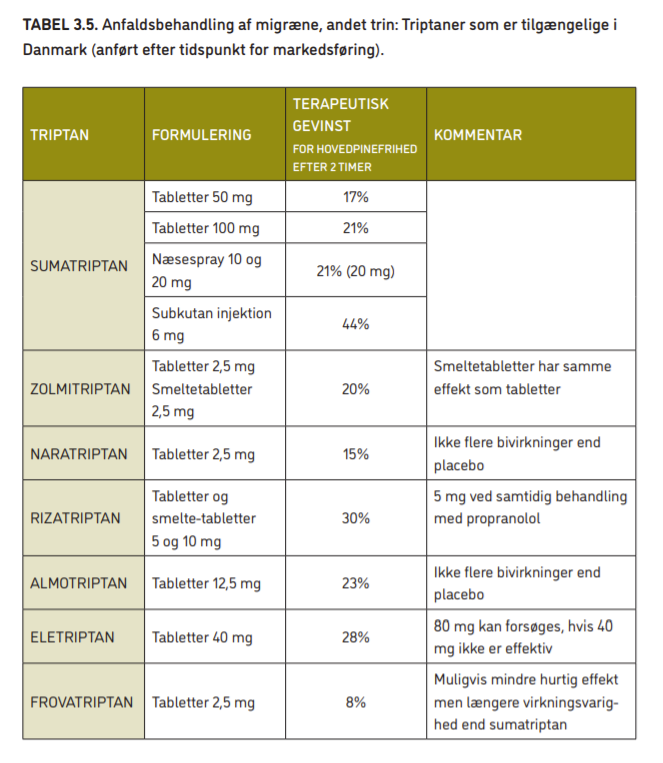
Ordforklaringer:
Formulering = er det tabletter/piller, smeltetabletter, næsespray osv;
Terapeutisk gevinst = virkning af medicinen efter at placebo-virkningen er trukket fra;
Placebo = snydemedicin
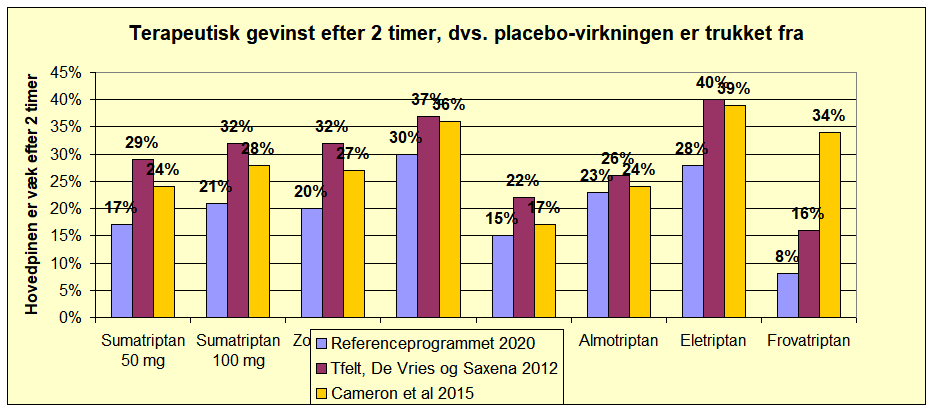
Der er en klar tendens til at Referenceprogrammet har fundet dårligere virkning af triptanerne end de to meta-analyser. Da der ikke er angivet en kilde for tallene i tabel 3.5, er det umuligt at gisne om, hvorfor der er denne forskel mellem Referenceprogrammets data og de to meta-analyser.
3.5.2. Forebyggende behandling
3.5.2.1. Generelle retningslinjer
- Forebyggende behandling tilbydes for at reducere frekvensen og/eller sværhedsgraden af anfald.
- Forebyggende behandling bør overvejes hvis:
- antallet af dage med migræne per måned er 4 eller højere eller
- der er dårlig effekt af anfaldsmedicin eller
- patientens livskvalitet er betydeligt forringet pga. migrænen eller
- der er hyppige eller meget langvarige tilfælde af aura.
- Grundig information til patienten om formål, bivirkninger og realistiske forventninger til effekten af den forebyggende behandling er vigtig. 35
- Forebyggende behandling anses generelt for succesfuld, hvis hyppigheden eller styrken af migræne kan halveres, uden at der forekommer for generende bivirkninger. 36
- Vælg forebyggende medicin ud fra videnskabelig evidens for effekt, bivirkningsprofil og konkurrerende lidelser. 37
- Begynd med en lille dosis og øg langsomt dosis – det giver færre bivirkninger.
- Brug hovedpinekalender for at dokumentere effekten (se figur 2.2, kan downloades på dhos.dk eller hentes som app til smartphonen).
- Den forebyggende behandling bør forsøges i mindst 2-3 måneder på fuld dosis før det endeligt kan vurderes, om der er effekt. Ved væsentlige bivirkninger afbrydes behandlingen dog.
- Hvis den forebyggende behandling har en god virkning, bør der holdes en medicinpause hver 6-12 måneder. 38Dette gøres for at sikre, at der fortsat er behov for og effekt af medicinen.
- Manglende effekt af én type forebyggende medicin udelukker ikke effekt af andre forebyggende midler.
- Der er ikke dokumentation på, at en kombination af flere forebyggende midler giver en øget effekt.
- Ved ≥15 hovedpinedage per måned skal/bør 39medicinoverforbrug udelukkes.
3.5.2.2. Beta-blokkere
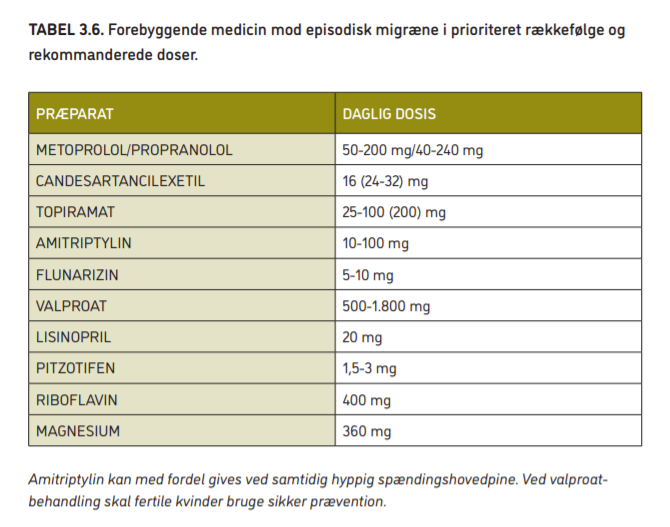
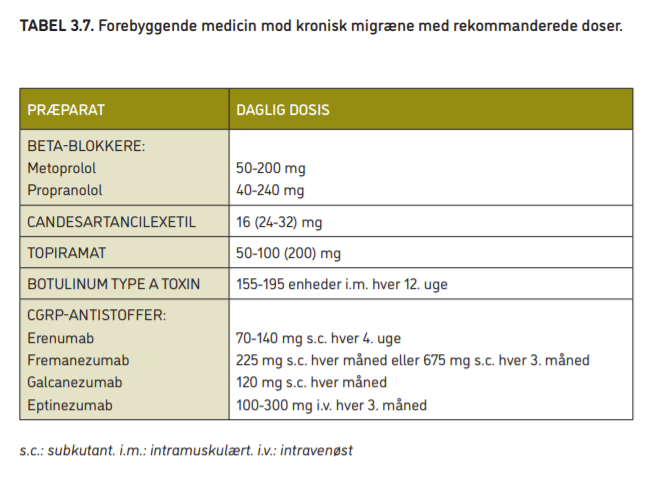
Beta-blokkere uden egenstimulerende effekt (alle der nævnes her hører til gruppen uden egenstimulerende effekt) har veldokumenteret forebyggende effekt ved migræne. Beta-blokkere bør normalt vælges som det første af førstevalgspræparaterne. Der er bedst dokumentation for virkningen af propranolol og metoprolol. Typisk dosering for metoprolol er 50 mg x 1 i en uge, herefter 100 mg x 1 evt. stigende til 150-200 mg i døgnet ved manglende effekt. Typisk dosering for propranolol er 40 mg x 2 stigende med en uges interval til max. 120 mg x 2. Der er ofte effekt ved 120-160 mg dagligt. Når dosis er fastlagt, kan der skiftes til et retard præparat, 40som tages en gang i døgnet. Dokumentationen for virkningen er knapt så god for bisoprolol, timolol og atenolol. Bivirkninger omfatter bl.a. træthed, svimmelhed, nedsat fysisk formåen og kølige hænder og fødder. Se tabel 3.6 og tabel 3.7.
3.5.2.3. Angiotensin II-receptorantagonist
Candesartancilexetil (Candesartan) har få bivirkninger og har effekt sammenlignelig med beta-blokkere. Typisk dosering for candesartancilexetil er 8 mg x 1 i en uge og herefter 16 mg x 1, evt. stigende til 24-32 mg x 1. Se tabel 3.6 og tabel 3.7.
3.5.2.4. Epilepsimedicin
Topiramat og valproat har veldokumenteret effekt, som er sammenlignelig med beta-blokkere, men har generelt flere bivirkninger. Typisk dosering for topiramat er 25 mg x 1 stigende med 25 mg med 14 dages mellemrum til 100 mg dagligt fordelt på 2 doser. Senere evt. dosisregulering til 50-200 mg dagligt fordelt på 2 doser. Bivirkninger omfatter bl.a. prikken i huden, sløvhed, svimmelhed, vægttab, nyresten og kognitive bivirkninger. Typisk dosering for valproat er 1.000 mg x 1 evt. senere dosisregulering til 500-1.800 mg x 1. Bivirkninger omfatter bl.a. sur mave (som giver mavesmerter), rystende hænder, vægtøgning, leverpåvirkning, lavt blodpladeantal og fostermisdannelser. Se tabel 3.6 og tabel 3.7.
3.5.2.5. Calciumkanal-blokker
Flunarizin har sammenlignelig effekt med beta-blokkere, men har generelt flere bivirkninger. Dosering er 10 mg x 1, hos ældre dog halv dosis. Bivirkninger omfatter bl.a. døsighed, træthed, vægtøgning, depression og afsløring af latent Parkinsons sygdom. Se tabel 3.6.
3.5.2.6. Botulinum type A toxin
Botulinum type A toxin (Botox) er godkendt til forebyggende behandling ved kronisk migræne (hovedpine ≥15 dage om måneden, hvoraf mindst 8 dage med migræne), som har udvist utilstrækkeligt respons eller intolerans over for andre migræneforebyggende lægemidler. Et eventuelt medicinoverforbrug bør forsøges saneret inden behandlingen med botulinum type A toxin begynder. 41Botox-behandling udføres på visse hospitalsklinikker. Se tabel 3.7.
3.5.2.7. CGRP-antistoffer
Der er udviklet fire antistoffer, der binder sig til calcitonin gene-related peptide (CGRP) eller dets receptor, som har dokumenteret effekt som forebyggende behandling ved episodisk og kronisk migræne. Medicinen gives som subkutan injektion eller intravenøs infusion med 4 ugers, 1 måneds eller 3 måneders interval og er en specialistopgave.
Erenumab blokerer CGRP-receptoren. De øvrige tre antistoffer (fremanezumab, galcanezumab og eptinezumab) binder til CGRP signalstoffet.
Erenumab (Aimovig), fremanezumab (Ajovy) og galcanezumab (Emgality) er godkendt til behandling af migræne i Danmark (opdateret september 2020). Eptinezumab (Vyepti) har fået FDAs godkendelse i USA og afventer EMA (EU’s lægemiddel-agentur) godkendelse. I Danmark anbefales indtil videre erenumab og fremanezumab som mulig forebyggende behandling af patienter med kronisk migræne, der har oplevet behandlingssvigt på tidligere forebyggende behandlinger med mindst ét blodtrykssænkende middel og ét epilepsi-middel.
Medicinoverforbrug bør forsøges saneret 42inden behandlingen begynder. I Danmark er det kun speciallæger i neurologi på et hospital, som kan ordinere CGRP-antistoffer (dvs. Aimovig og Ajovy) 43
CGRP-antistoffer. CGRP-antistoffer udleveres (gratis) fra sygehuset. Medicinrådet har fastsat nationale kriterier for behandling med CGRP-antistoffer. Det forventes, at der de kommende år sker en betydelig udvikling inden for CGRP-området. Se tabel 3.7.
3.5.2.8. Andre præparater
Dokumentationen på den forebyggende virkning mod migræne er mindre for en række mediciner, som alligevel anbefales af lægen af og til.
Naproxen er en NSAID, og doseres som 500 mg x 2 og kan også bruges i kortere perioder ved behandling af menstruationsrelateret migræne (se afsnittet om migræne og hormoner).
Amitriptylin er en (ældre) tricyklisk antidepressiv medicin, som er specielt velegnet, hvis patienten også lider af hyppig spændingshovedpine. Typisk dosering er 10 mg x 1 stigende med 10 mg med en uges mellemrum til 10-100 mg dagligt. Hele dosis gives 1-2 timer før sengetid. Typisk dosis, hvor der er bedst balance mellem effekt og bivirkninger, er 30-70 mg dagligt. Der kan komme væsentlige bivirkninger ved brug af Amitriptylin.
Pizotifen-behandlingen begynder med 0,5 mg de første tre dage og stiger så hver tredje dag med yderligere 0,5 mg, indtil dosis er på 1,5 mg. 44Medicinen tages til natten og kan evt øges til 1 mg x 3. Bivirkningerne omfatter bl.a. vægtøgning og træthed.
Fodnoter:
- Ordet 'oftest' er indsat her, fordi en del migrænikere oplever længere anfald.
- Det er patienternes erfaring, at man godt kan have migræne i begge sider samtidig.
- Træthed efter et migræneanfald kan være en bivirkning af den medicin vi tager, eller simpelt hen fordi smerter trætter. Begrebet 'træthed' er ikke omtalt i Referenceprogrammet 2020.
- Referenceprogrammet skriver kun, at aurasymptomerne kommer efter hinanden. Migrænikernes erfaring er, at der fint kan være flere symptomer samtidig, f.eks. aura og føleforstyrrelser.
- Given the general safety and cost-effectiveness of behavioral interventions, healthcare professionals may want to include these therapies in treatment plans.
- Det er vanskeligt at finde troværdige undersøgelser af akupunkturs virkning på migræne
- Der er rimelig god dokumentation på at motion kan reducere migrænedagene..
- Der er meget delte meninger om virkningen af disse behandlinger.
- Smertestillende håndkøbsmedicin er let at få fat i, som ny migræniker. Og hvis det kan give en rimelig livskvalitet. Men rigtigt mange migrænikere har en bedre livskvalitet, når de får adgang til triptanerne.
- I USA bruges en kombination af Sumatriptan + Naproxen (en NSAID) i samme tablet. Det skulle give en hurtigere virkning.
- Triptaner bør ikke blandes. Der bør derfor gå mindst 24 timer mellem at man tager forskellige triptaner. Frovatriptan har en lang halveringstid (25 timer). Det vil derfor være bedst med en uges tid mellem den sidste Frovatriptan og en anden triptan.
- Disse 4 triptaner er - som regel - forholdsvis billige. Snak med lægen om at søge klausuleret tilskud.
- En grundig information om den tilbudte medicin bør være standard for al medicin, der tilbydes. Den grundige information øger desuden placebovirkningen, dvs. patienten oplever at medicinen virker bedre i begyndelsen.
- Styrken af migræneanfaldene 'måles' på en skala fra 1 til 10 (ud fra patientens vurdering).
- Placebovirkningen af de forebyggende midler er stor, og f.eks. Topiramat og Amitriptylin kan give ubehagelige bivirkninger.
- Den lægelige begrundelse kunne være, at migrænen er aftaget i perioden med den forebyggende medicin.
- Kronisk migræne defineres som mindst 15 hovedpinedage om måneden, og mindst 9 af disse dage skal være migræne.
- Retard betyder at medicinen frigives langsomt.
- Det synes ubegrundet, at kræve en medicinsanering inden Botox-behandling, da Botox ikke nedbrydes af de samme enzymer som de normalt brugte migrænemediciner
- I USA er der ingen krav om medicinsanering inden man får CGRP antistoffer som f.eks. Aimovig eller Ajovy. Får man andre forebyggende midler (f.eks. beta-blokkere) er der også lempet på kravet om forudgående medicinsanering - se kapitel 6 i Referenceprogrammet
- Der er danske migrænepatienter som selv har betalt for Aimovig i Norge eller Tyskland. Det kræver enten en dansk recept eller en recept fra en af landets læger.
- Teksten om dosering af Pizotifen er taget fra pro.medicin.dk, da Referenceprogrammets tekst var vanskeligt forståelig.
- Ordet ‘oftest’ er indsat her, fordi en del migrænikere oplever længere anfald.
- Det er patienternes erfaring, at man godt kan have migræne i begge sider samtidig.
- Træthed efter et migræneanfald kan være en bivirkning af den medicin vi tager, eller simpelt hen fordi smerter trætter. Begrebet ‘træthed’ er ikke omtalt i Referenceprogrammet 2020.
- Referenceprogrammet skriver kun, at aurasymptomerne kommer efter hinanden. Migrænikernes erfaring er, at der fint kan være flere symptomer samtidig, f.eks. aura og føleforstyrrelser.
- Given the general safety and cost-effectiveness of behavioral interventions, healthcare professionals may want to include these therapies in treatment plans.
- Det er vanskeligt at finde troværdige undersøgelser af akupunkturs virkning på migræne
- Der er rimelig god dokumentation på at motion kan reducere migrænedagene..
- Der er meget delte meninger om virkningen af disse behandlinger.
- Smertestillende håndkøbsmedicin er let at få fat i, som ny migræniker. Og hvis det kan give en rimelig livskvalitet. Men rigtigt mange migrænikere har en bedre livskvalitet, når de får adgang til triptanerne.
- I USA bruges en kombination af Sumatriptan + Naproxen (en NSAID) i samme tablet. Det skulle give en hurtigere virkning.
- Triptaner bør ikke blandes. Der bør derfor gå mindst 24 timer mellem at man tager forskellige triptaner. Frovatriptan har en lang halveringstid (25 timer). Det vil derfor være bedst med en uges tid mellem den sidste Frovatriptan og en anden triptan.
- Disse 4 triptaner er – som regel – forholdsvis billige. Snak med lægen om at søge klausuleret tilskud.
- En grundig information om den tilbudte medicin bør være standard for al medicin, der tilbydes. Den grundige information øger desuden placebovirkningen, dvs. patienten oplever at medicinen virker bedre i begyndelsen.
- Styrken af migræneanfaldene ‘måles’ på en skala fra 1 til 10 (ud fra patientens vurdering).
- Placebovirkningen af de forebyggende midler er stor, og f.eks. Topiramat og Amitriptylin kan give ubehagelige bivirkninger.
- Den lægelige begrundelse kunne være, at migrænen er aftaget i perioden med den forebyggende medicin.
- Kronisk migræne defineres som mindst 15 hovedpinedage om måneden, og mindst 9 af disse dage skal være migræne.
- Retard betyder at medicinen frigives langsomt.
- Det synes ubegrundet, at kræve en medicinsanering inden Botox-behandling, da Botox ikke nedbrydes af de samme enzymer som de normalt brugte migrænemediciner
- I USA er der ingen krav om medicinsanering inden man får CGRP antistoffer som f.eks. Aimovig eller Ajovy. Får man andre forebyggende midler (f.eks. beta-blokkere) er der også lempet på kravet om forudgående medicinsanering – se kapitel 6 i Referenceprogrammet
- Der er danske migrænepatienter som selv har betalt for Aimovig i Norge eller Tyskland. Det kræver enten en dansk recept eller en recept fra en af landets læger.
- Teksten om dosering af Pizotifen er taget fra pro.medicin.dk, da Referenceprogrammets tekst var vanskeligt forståelig.