MOH er en konsensus-diagnose. En flok migrænelæger (med god erfaring i migrænebehandling) har fastsat, at hvis vi tager triptaner mere end 9 dage om måneden eller smertestillende medicin mere end 15 dage om måneden, så har vi MOH. En del konsensusdiagnoser bygger på kliniske afprøvninger, andre har knapt så god evidens.
Den internationale definition på MOH gør det let for lægerne at identificere patienter med MOH. Den er, helt firkantet, at hvis vi tager triptaner mere end 9 dage om måneden og/eller smertestillende medicin (f.eks. paracetamol, aspirin eller ibuprofen), så har vi MOH. Det er en diagnose, som ikke måles på fysiske eller kemiske kendetegn, ud over at vi har mange migrænedage og tager mere medicin end ’tilladt’.

Så diagnosen bygger på, at patienterne er forholdvis ærlige, når de skriver migrænedagbog. Omend det kan være svært at huske hver enkelt hovedpinepille fra supermarkedet.
MOH diagnosen indeholder ikke noget om, hvilken medicin vi specifikt har taget for meget af. Spørgsmålet er så selvfølgelig om de tre forskellige typer migrænemedicin giver den samme MOH-effekt.
Migræne skyldes udvidede blodkar omkring hjernen
Vi ved en hel del om, hvad der sker i og omkring hjernen, når vi har migræne. Altså, sådan rent fysisk. Blodkar på overfladen af hjernen udvider sig og trykker på hjernehinden. Hjernehinden er trykfølsom, så smerterne kommer (hos omkring halvdelen af migrænikerne) som pulserende, i takt med pulsen. Vi har ingen forklaring på, hvorfor resten af migrænikerne IKKE har den pulserende smerte.
Efter en årrække med tvivl om dette, kom der i 2019 en dansk forskningsrapport, som viste at nogle blodkar i hjernen (og det var lige netop dem der lå mellem hjernehinden og kraniet) udvidede sig og gav migrænehovedpinen. Kraniet er en fast ’væg’ som ikke flytter sig. Så blodkarrets udvidelser i takt med pulsen bliver til tryk på hjernehinden. Den er trykfølsom, og vi har pulserende migrænesmerter.
Lægerne kan fremkalde migræneanfald ved indsprøjtning med stoffer, som udvider blodkarrene. Men de kan ikke pege på de stoffer, som lige netop udløser patienternes ’egne’ migræner.
Kort sagt – vi/lægerne ved en hel del om vores migræne. Men hvad ved de/vi om MOH?
Migræne er en inflammation (?)
Mon ikke alle migrænikere i den ganske verden har rakt ud efter en ’hovedpinepille’ (f.eks. paracetamol, aspirin eller ibuprofen), når de første tegn på et migræneanfald melder sig. Håndkøbsmedicinen er smertedæmpende og let at få fat i. Aspirin og ibuprofen er også kendt som hæmmere af inflammation. De tilhører den gruppe medicin, som kaldes NSAID.

NSAID’s: På læge-engelsk kaldes NSAID’s eller ”Non-Steroid Anti-Inflammatory Drugs” eller på dansk ”milde smertestillende mediciner som nedsætter inflammation”. Her fokuserer vi på ordet anti-inflammatorisk. Det betyder, at aspirin og ibuprofen hæmmer en inflammation. Inflammation opstår, når vi har en skade et sted i kroppen. Det kan være et sår eller fysisk skade, slidskader i leddene, en bakterie-infektion og mange andre små og store stykker væv, som er beskadiget.

Det første der sker, når vi har en beskadigelse er, at immunsystemet sætter gang i dannelsen af et enzym, som kaldes COX-2. COX-2 dannes i blodpladerne. Det skal hjælpe kroppen til at reparere skaden. COX-2 sætter gang i dannelsen af prostaglandin. Det er et stof, som lokalt omkring det beskadigede område udvider de små blodkar. Så kommer der mere ilt og flere ’byggesten’ til området, så skaden hurtigt læges.
Men et område med inflammation er ømt – det gør ondt. Og vi vil helst have smerterne til at gå væk. Så vi tager en ’hovedpinepille’, en NSAID. Den hæmmer COX-2-enzymet, så der ikke dannes så meget prostaglandin, og så bliver de små blodkar lidt mindre udvidede, ømheden bliver mindre, og vi føler, at problemet er ved at blive løst. Helingen går nok lidt langsommere, men vi har det bedre.
Aspirin
Treo og andre aspirin-tabletter (med og uden brus og tilsat smag) er det, der kaldes en irreversibel cox-2 hæmmer. Det betyder, at aspirin-molekylet hæmmer dannelsen af enzymet COX-2, som findes i blodpladerne. Herved reduceres dannelsen af prostaglandin. Prostaglandin er et af kroppens enzymer, som kommer i aktion, når der er sket en beskadigelse et sted i kroppen. Prostaglandin udvider de små blodkar i det beskadigede væv og fremmer derved helingen af beskadiget væv. Det er jo fint, men giver også ømhed. Med mindre prostaglandin, bliver ømheden mindre.

Aspirin er, i modsætning til Ibuprofen, en irreversibel COX-2 hæmmer, dvs. de blodplader, der er udsat for aspirin, kan ikke længere danne COX-2. Så efter et stadigt forbrug af aspirin i nogen tid, kan det ske, at der ikke er mere COX-2 til rådighed i blodpladerne. Så dannes der ikke mere prostaglandin, og vores inflammationer får lov at leve deres eget uforstyrrede liv. For migrænesmerter betyder det, at aspirinen ikke længere dæmper hovedpinen.
Ibuprofen
Denne type smertestillende medicin er, i modsætning til aspirin, en reversibel COX-2 hæmmer. Det betyder, at medicinen godt nok nedsætter blodpladens frigivelse af COX-2 enzymet, men kun for en kort periode. Så ibuprofen har mindre tendens til at udløse MOH (altså den medicin-udløste hovedpine, ikke MOH som defineret ud fra medicinforbruget) end aspirin. Og der skal ikke nødvendigvis dannes nye blodplader, før medicinen atter virker efter et kortvarigt stort forbrug af ibuprofen.
Aspirin og ibuprofen er begge non-selektive NSAID’s. Det betyder, at de ikke kun hæmmer dannelsen af COX-2, som beskrevet ovenfor. De hæmmer også dannelsen af COX-1. Dette enzym udløser dannelsen af prostaglandin1, som sørger for, at de indre vægge af vores fordøjelseskanal vedligeholdes. Når prostaglandin1 hæmmes, vil de små rifter og andre skader, der opstår i fordøjelseskanalen, ikke blive repareret som normalt. Det er forklaringen på, at NSAID-midlerne er årsag til mange mavesår.
Så det er vigtigt at lytte til lægernes råd om, ikke at tage NSAID i større mængder end absolut nødvendigt. Jo, det er håndkøbsmediciner, men de er ikke egnet til brug over længere tid.
Derfor er det også bemærkelsesværdigt, at (nogle) danske læger anbefaler at kombinere f.eks. en triptan med Treo (dvs. aspirin), for at få en lidt hurtigere virkning. Det går fint, hvis kombinationen kun tages af og til. Men i en periode med mange migrænedage er det ikke sundt for maven.
Paracetamol
Paracetamol er ikke en NSAID – det er et egentligt smertestillende middel. Det nedsætter både smerter og feber. Et helt nyt review har dog fundet, at dokumentationen på den smertestillende virkning på migræne er af lav kvalitet – dvs. at det langt fra er sikkert at paracetamol vil virke mod migrænesmerter. Dette stemmer overens med, at mange migrænikere dropper paracetamol, fordi det ikke lindrer migrænesmerterne.
Den anti-inflammatoriske virkning af aspirin og ibuprofen har inspireret lægerne til at mene, at så må migræne jo være en inflammation. Måske med ordet ’neural’ foran. Det bruges, hvis forfatteren vil signalere, at inflammationen har rod i trigeminus-nerven. Men ordet kan også stå alene, og vil så kunne referere til de smerter, som kommer fra hjernehinden.
Så der ser ikke helt ud til at være enighed om at migræne er en inflammation, eller om hvilken type inflammation vi taler om. Hvis vi foretrækker at tro, at migrænesmerterne kommer fra hjernehinden, fordi et eller flere blodkar trykker lidt ekstra på hinden ved hvert pulsslag, falder det lige så lidt ind under definitionen på en inflammation, som hvis vi slår takten til en melodi med fingrene på et bord. Hjernehinden er bare mere trykfølsom end fingrene. Og vi har ingen grund til at tro at hjernehinden svulmer op, når vi har migræne.
MOH
MOH ser ud til kun at blive udviklet hos migrænikere. Personer med f.eks. ondt i ryggen, men som aldrig har haft et migræneanfald, synes at være ’immune’ over for MOH. Forklaring på dette mangler indtil videre.
Hvad med smertestillende medicin og MOH?
Aspirin og Ibuprofen tilhører gruppen af mediciner, som hæmmer inflammation (også kaldet NSAID). Så MOH fremkaldt af disse mediciner må forventes at være forskellig fra MOH fremkaldt af triptaner.
Hvordan er det så med triptaner og MOH?
Et forsøg med rotter er, så vidt vides, den eneste dokumentation på, hvad der sker ved et stort forbrug af triptaner. Rotterne fik en injektion med sumatriptan (0.6mg/kg/dag hver anden dag i 20 dage). Det er ca. 3 gange så meget som den daglige dosis til mennesker. Behandlingen fik rotterne til at reagere hurtigere på en berøring af en bagpote med et lille tråd. En gruppe kontrolrotter fik en tilsvarende behandling med saltvand, og ændrede ikke reaktionen på at blive kildet under poten.
Ud fra det konkluderede forskerne, at triptan-behandlingen gjorde rotterne mere følsomme overfor berøring. Det blev understøttet af, at rotterne havde større mængder CGRP og Substans P i blodet efter 6 dages behandling og indtil behandlingen sluttede. Begge stoffer øger smerteoplevelsen.
Men der er selvfølgelig et spring fra et forsøg med rotter som får store doser i 20 dage, til mennesker som tager triptaner som tabletter i 9+ dage om måneden.
En gennemgang af hvordan MOH er blevet opfattet de seneste mange år, kommer til nogle meget lovende konklusioner. Når overforbruget af triptaner medfører, at mængden af CGRP i blodet øges, øges smerteopfattelsen tilsvarende. Kommer vi ud for en trigger, vil selv en lille påvirkning kunne udløse et migræneanfald. Det passer fint med, at der efterhånden kommer flere migrænedage, når man tager triptaner næsten hver dag i en længere periode. Men, siger forfatterne, de nye CGRP antistoffer (Aimovig, Ajovy og Emgality) blokerer jo for CGRP i blodet, og må derfor forventes at reducere tendensen til den øgede smertefølsomhed.
Er der så nogen, som har kikket på om det faktisk sker?
Ja, det er der. Men resultaterne er ikke entydige.
De første spæde resultater om virkningen på MOH ved behandling er allerede publiceret. Et forsøg kikkede på effekten af Aimovig i 12 måneder. Konklusionen var, at der ikke er grund til en medicinsanering for migrænikere med kronisk migræne/MOH inden behandling med Aimovig. Virkningen af Aimovig var god, både med og uden forudgående sanering. Så MOH’en var borte efter 12 måneders behandling med Aimovig. Forfatterne til undersøgelsen er fra Italien, bortset fra en fra USA. Denne ene er bl.a. ansat/lønnet af et firma (Vera-Sci), som hjælper forskere med at lave og publicere resultaterne af kliniske forsøg. Det kunne være en ghost-writer, som er tilkoblet teamet for at sikre, at Aimovig viser de ’rigtige’ resultater.
En kortere undersøgelse, publiceret i januar 2022 sluttede efter 3 måneders behandling med Aimovig. Denne undersøgelses resultater blev publiceeret af nogenlunde det samme team incl. den potentielle ghost-writer. Konklusionen var, at migrænen/MOH vendte tilbage med fornyet styrke da Aimovig-behandlingen blev afsluttet efter 3 måneder.
Det er fristende at slutte, at det tager mere end 3 måneder at komme ud af en MOH. Men det behøver ikke nødvendigvis være den rette fortolkning af disse resultater.
Men resultaterne styrker i hvert fald salget af Aimovig. Bliv endelig ved med at tage Aimovig, i mindst 12 måneder.
Øget CGRP i kroppen – giver det migræne?
Et naturligt CGRP-molekyle (f.eks. dannet som følge af et stort forbrug af triptaner) har en gennemsnitlig ’levetid’ (half-life) på 5 – 6 minutter. Det synes derfor usandsynligt, at virkningen af et stort triptanforbrug vil vare væsentligt længere end triptanens ’levetid’ i kroppen. Sumatriptan, rizatriptan og zolmitriptan (tre af de mest brugte triptaner) har en halveringstid på under 3 timer. Eletriptan halveres på 5 timer. Man regner som tommelfingerregel, at 5 halveringstider har reduceret medicinmængden til så lidt, at den i praksis er væk. Dvs. at effekten af triptanerne stort set er borte indenfor 25 timer. Den øgede mængde CGRP som følge af triptanerne er også forsvundet indenfor få timer.
Teoretisk set, ser det ud til, at MOH pga. triptaner (i hvert fald de hurtigt omsatte her nævnt) giver et migræneanfald, som varer et par dage, hvorefter migrænen er nogenlunde tilbage til dens oprindelige mønster eller bedre. I praksis synes det at vise sig at det tager 2 – 10 dage at komme ud af triptan-udløst MOH.
Der er derfor ikke god dokumentation på, at en medicinsanering efter udelukkende brug af triptaner skal være i 8 uger, som det forlanges af en del danske læger.
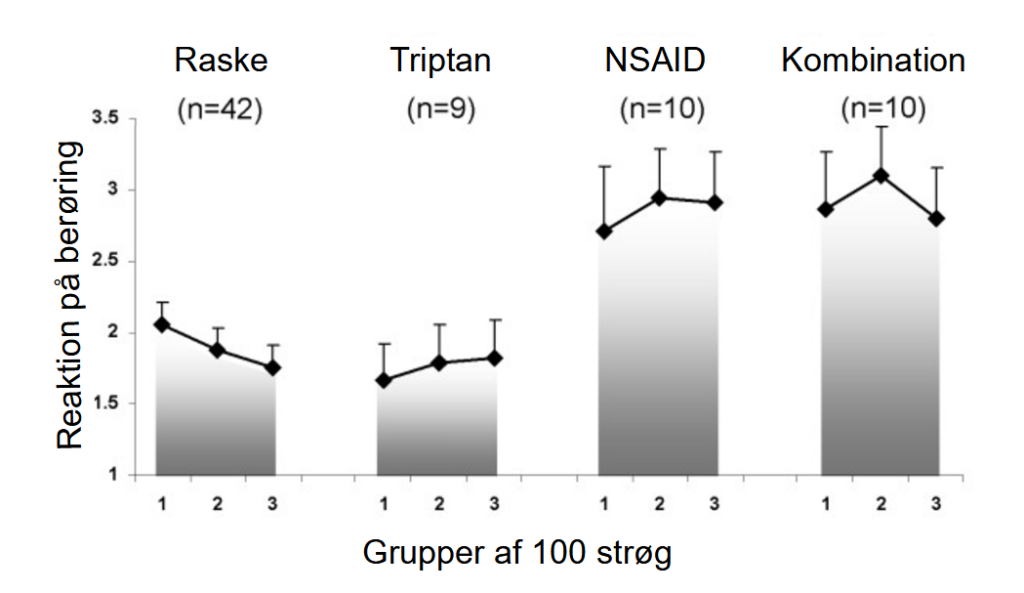
Oplevelsen af svage smerter hos raske forsøgspersoner og personer, som havde MOH udløst af triptaner var stort set ens (dvs. uændret hos triptanbrugerne). Migrænikere med MOH pga smertestillende medicin eller smertestillende medicin kombineret med triptaner havde væsentligt større reaktion på svage smertestillende berøringer. (Figure 4 )
En artikel publiceret i 2010 viste tilsvarende, at triptaner ikke ændrede på forsøgspersonernes følesans; den var som hos raske kontrolpersoner. Det fremgår f.eks. også af figur 4 ovenfor. Reaktionen på berøring var derimod ændret til stærkere reaktion hos dem, der fik NSAID eller en kombination af triptan og NSAID. Ikke desto mindre blev denne undersøgelse citeret i et amerikansk review fra 2021 for, at alle anfaldsmediciner (NSAID og triptaner) øgede smertefølelsen.
Et fint eksempel på, at en citering af en original-artikel fordrejes. Citatet får det til at se det ud som om triptaner giver MOH på samme måde som NSAID, selvom data viser det modsatte.
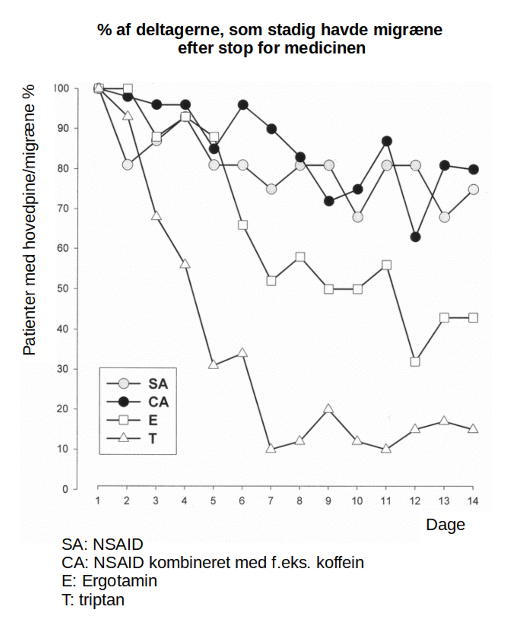
Artiklen, som indeholder figuren ovenfor, oplyste ikke, hvilke(n) triptan(er) og NSAID der var brugt i forsøget. Men MOH pga, triptaner blev til episodisk migræne i løbet af 4 dages afgiftning. Den tilsvarende udvikling for en NSAID var betydeligt langsommere, og der kom ikke en halvering af hovedpinedagene i løbet af de første 14 dages afgiftning.
Hvor meget medicin skal der til for at få MOH?
Forunderligt nok er det ikke et emne, som har interesseret forskerne ret meget. En enkelt tysk undersøgelse fra 2002 viste dog, at MOH indtrådte efter knapt 2 år med 18 doser triptan om måneden og efter ca. 5 år med ca. 125 doser NSAID om måneden. Det er så det, som er blevet omsat til, at man nu får diagnosen MOH, hvis man tager triptaner mere end 9 dage om måneden eller smertestillende (NSAID) mere end 15 dage om måneden. Datamaterialet er ret spinkelt (12 sumatriptanbrugere og 20 zolmitriptanbrugere, samt 9 der havde taget ’smertestillende’ og 25, som havde taget ’smertestillende med koffein’. Der var også enkeltpersoner, som havde taget andre triptaner eller smertestillende kombineret med codein.
Ser vi på et stort varigt forbrug af paracetamol, øges følsomheden i hjernebarken og og øget følsomhed for at udløse CSD (cortical spreading depression – det der giver aura) hos rotter. Dette er ikke beskrevet for MOH udløst af triptaner eller NSAID.
Der ser ikke ud til at være en genetisk risiko for at udvikle MOH.
Konklusion
MOH er stadig noget af en gåde. En ting er dog sikkert. MOH udløst af triptaner er anderledes end MOH udløst af smertestillende medicin. Der er givetvis mange migrænikere, som tager begge typer medicin i overflod. Men migrænikere, som kun (og som sværger på det) har taget triptaner, har en væsentligt lettere vej ud af MOH end dem, som skal igennem en afgiftning efter f.eks. et aspirin- eller ibuprofen-overforbrug.
Det kan måske undre, hvorfor vores læger anbefaler kombinationen af Treo og triptan. Jo, en Treo brus virker forholdsvis hurtigt, og kan tage toppen af migrænen inden triptanen slår til. Men der bør følge en forklaring med, om at det ikke være være standard-behandlingen.
MOH har været en ’black box’ – dvs. et område som vi (patienter) har måttet acceptere som noget, der sker, og som vi skal ud af igen. En medicinfri periode på 8 uger, som er/har været standarden her i landet, er overkill ud fra de fysiologiske processer, som er involveret i begrebet MOH.
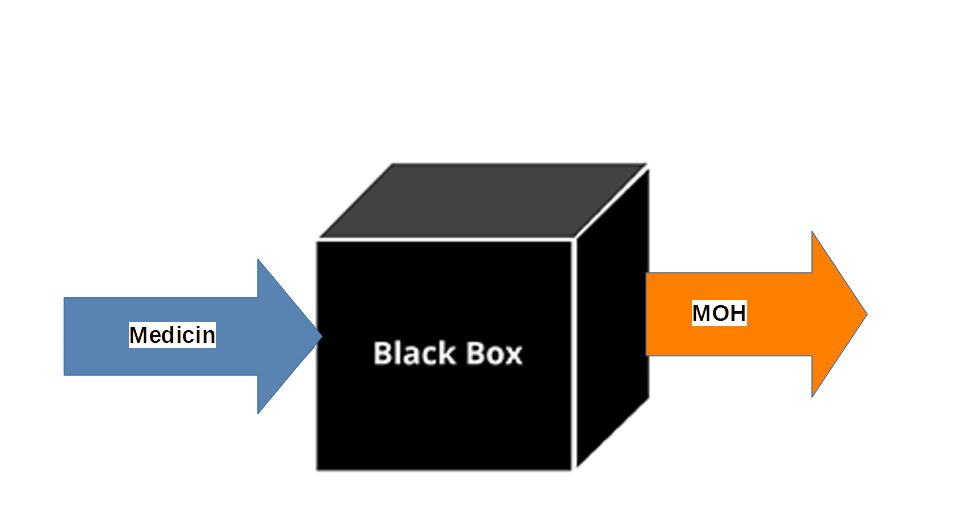
Sammen med erfaringerne fra andre lande, som giver forebyggende medicin uden en forudgående medicinsanering, er vores nye viden om MOH så absolut grund til at gentænke den danske model for forebyggende behandling mod migræne.
Forhåbentlig med det resultat at danske migrænikere spares for rigtigt mange ubehandlede eller dårligt behandlede migrænedage.

Tak Anne. Min erfaring er også at Treo er problemet og ikke triptanerne.
Ja, og aspirin (det smertedæmpende stof i Treo) er den smertestillende håndkøbsmedicin, som det tager længst tid at komme ud af.
Men Treo er af uransagelige årsager godkendt som migræne-medicin i Danmark. Og så er det selvfølgelig den håndkøbsmedicin, der oftest rækkes ud efter.