Det var i hvert fald det, som reklamerne helst ville fortælle, da de første CGRP antistoffer dukkede op. Vi kom næsten til at tro, at de slet ikke kunne give bivirkninger. Det var næsten for godt til at være sandt – og det var det så heller ikke helt, for alle de nye mediciner.
Det handler først og fremmest om enzymer. Det er kemiske stoffer, som kan ’klippe’ molekyler i mindre stykker. Medicin er, set fra kroppens synsvinkel, fremmede stoffer, som skal udskilles, så de ikke laver balade i kroppen. Medicinalindustrien har jo et lidt andet sigte – at medicinen skal gøre noget godt for os, inden den klippes i stykker af enzymerne. Så vi taler om en balance. Medicinen skal blive i kroppen længe nok, til at vi får den ønskede virkning og forsvinde fra kroppen, inden der kommer for mange bivirkninger.
Hvis enzymerne – af en eller anden grund – ikke arbejder som medicinalindustrien forventer, vil en hurtig nedbrydning reducere virkningen af medicinen. En langsom nedbrydning giver god virkning og en ophobning af medicin i kroppen (måske overdosis) og bivirkninger.
Hvad betyder alt dette genetik-snak?
Ca. 10% af den europæiske befolkning er intermediate nedbrydere af enzymet CYP3A4. Det betyder, at de nedbryder rigtigt mange af vores mediciner en del langsommere end de gennemsnitlige personer, som medicinalindustrien bruger som model for den optimale behandling. En mindre procentdel er langsomme nedbrydere, og nedbryder CYP3A4 endnu langsommere.
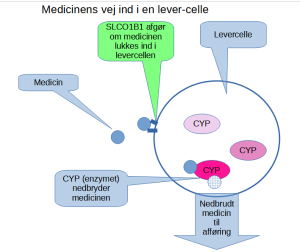
En lille procentdel af den caucasiske (europæiske) befolkning er desuden langsomme til at optage medicinen i levercellerne (hvor den egentlige nedbrydning sker). Er man langsom nedbryder af både CYP3A4 og har et langsomt SLCO1B1-gen (det gen, der afgør hvor hurtigt CYP-enzymerne lukkes ind i levercellerne), bliver resultatet, at den samlede nedbrydning vil gå betydeligt langsommere, end hos medicinindustriens model-person. Det giver alvorlige bivirkninger af rigtigt mange mediciner.
Heldigvis er der også CYP3A4 aktivitet i tyndtarmen og tolvfingertarmen. Det kan i nogen grad afbøde problemerne ved en langsom optagelse af en medicin i levercellerne.
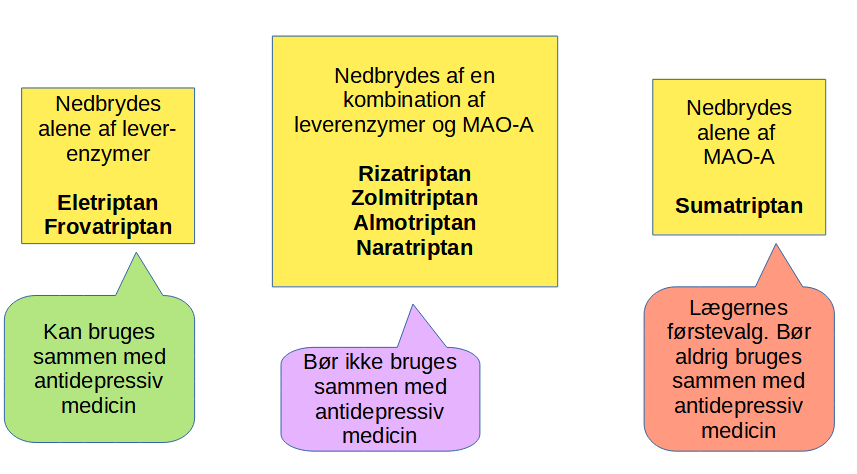
Personer, som har disse langsomme nedbrydninger, enten på grund af deres gener, en anden medicin der blokerer for nedbrydningen, eller på grund af indtagelse af grapefrugt (se senere), vil også nedbryde paracetamol og kodein foruden eletriptan, almotriptan og naratriptan langsommere end forventet. Langsom nedbrydning af triptanerne kan give bivirkninger, men giver også en længere tid med virkningen mod migrænen.
CGRP antistoffer
Aimovig, Ajovy, Emgality og Vyepti binder sig til kroppens naturlige CGRP. De er store molekyler, og der er rigtigt mange faktorer, som spiller ind, når de nedbrydes. De når den højeste koncentration i blodet efter 5 til 8 dage. Hvis virkningen af et CGRP antistof aftager, kan et andet måske virke bedre.
Aimovig molekyle. Hver lille ’knop’ i billedet er et atom – der er rigtigt mange af dem.
CGRP antistofferne nedbrydes ved proteolyse, dvs. kroppens egne enzymer (ikke bare leverenzymer) nedbryder de store molekyler til mindre molekyler, som til slut udskilles via nyrer og/eller lever. Der er derfor ikke en oplagt forklaring på, hvorfor brugerne ofte oplever at få forstoppelse.
Generelt er der stadig meget sparsomme oplysninger om denne medicin-gruppes nedbrydning. Indtil videre ser det ud til, at forstoppelsen hos CGRP-antistof-brugerne foreslåes brugt som et middel mod diarrhe. Hmm…
Gepanter

Vydura er et lille molekyle. Der er et atom i hvert hjørne af sekskanterne og for enden af linjerne.
Gepanter er små molekyler, og vi ved en del mere om deres rejse gennem vores krop. Der er tre af dem. En gepant er allerede på det danske marked (Vydura), mens Ubrelvy og Quilipta kan komme på det danske marked indenfor overskuelig tid. De nedbrydes alle tre i leveren af enzymerne CYP3A4 og i nogen grad af CYP2C9.
CYP3A4 nedbryder 50 – 60% af al den medicin, vi tager. Så dens virkning er ret godt undersøgt. CYP3A4 nedbryder bl.a. paracetamol, opioider foruden Eletriptan, Almotriptan og Naratriptan. Så hvis du ikke får en god virkning af Eletriptan eller paracetamol, så kan der også være mangel på virkning eller bivirkninger af Vydura.
Enzymet CYP3A4 blokeres, hvis man drikker grapefrugt-juice eller spiser grapefrugter (eller andre bitre citrusfrugter). Det medfører, at bl.a. disse tre gepanter nedbrydes langsommere, end forventet, og brugeren kan få en del bivirkninger. Effekten af grapefrugt (som frugt eller juice) kan holde sig i op til 7 dage.

En forespørgsel til Rynkeby, som bl.a. sælger appelsinjuice, kunne ikke afvise, at der er bitre appelsiner i juicen. Drik æblejuice – det blokerer ikke for vigtige enzymer.

Det er faktisk ikke grapefrugt, som er ’synderen’ her, men et kemisk stof i frugterne, som vi kender som bergamotteolie. Vi finder det i en række citrusfrugter og også i Earl Grey te og i kosmetik. Der er ikke dokumentation på at Earl Grey te kan udløse migræne. Men heller ikke på det modsatte.
Ditaner
Lasmiditan er endnu ikke på det danske marked. Det er også et lille molekyle. Medicinen menes (af FDA) at blive nedbrudt af ”monoamin oxidase, CYP450 reduktase, xanthin oksidase, alkohol dehydrogenase, aldehyd dehydrogenase, og aldo-keto reductase”. Med andre ord, producenten har ikke oplyst, hvordan medicinen nedbrydes. Lasmiditan kombineret med triptaner kan udløse serotonergt syndrom (kramper, forvirring, hallucinationer, og meget andet) og kombineret med propranolol kan Lasmiditan give langsom puls. Almindelige bivirkninger er svimmelhed og træthed, så det frarådes at man kører bil.

I modsætning til triptanerne, giver ditaner ikke en sammentrækning at blodkar, og regnes derfor som sikre til behandling af personer med f.eks. forsnævrede blodkar.
Alt i alt, er der vist ikke nogen mediciner, som slet ikke har bivirkninger.
| Hvis du vil vide mere om eventuelle problemer med kombinationer af disse mediciner og dem, vi har kendt længe, så kik på den danske Interaktionsdatabase. Finder du ikke det du leder efter, så kik på https://go.drugbank.com. Den er på engelsk og er væsentlig mere omfattende end den danske interaktionsdatabase og informationerne er veldokumenterede. |