Hospitalsdrift er nok lige så vanskelig at styre som kønsdriften og jernbanedriften. De to sidste drifter er ‘lånt’ fra et citat fra år 1900 – dvs. længe før vi fik supersygehuse og de fleste af de mediciner, vi kender i dag.
Derfor har moderne DJØF’ere og andre med forstand på administration af store enheder nu i mange år lavet budgetter og regnskaber i stakkevis. Og er kommet op med et system, som sætter pris på en lang række ydelser, som de danske hospitaler leverer. Det kaldes DRG-takster.
DRG står for diagnosis–related group – dvs. at taksterne er prisen for en given behandling. Der er (lidt variation fra land til land) omkring 1.000 forskellige ‘varenumre’ på hospitalernes hylder. Priserne fastsættes selvfølgelig nationalt.
Så når en migræniker træder over dørtærsklen til en hovedpineklinik på et offentligt hospital, udskrives der samtidig en regning på 19.833 kr. (2020 priser). En hjernerystelse koster derimod kun 4.588 kr. En overnatning i en hospitalsseng koster i omegnen af 8.000 kr.

Der er selvfølgelig ikke faste priser på alt, hvad et hospital leverer. Men hele hospitalets opbygning er baseret på at tælle de aktiviteter, som er prissat.
Migrænikere på venteliste er lette at budgettere
Migrænikerne på hospitalsafdelingerne er relativt lette at budgettere. De står på ventelister, så alle ved præcis, hvor mange patienter, der kommer på en given dato, langt frem i tiden. Der kan lægges vagtplaner, så lægerne kan se, hvad de skal klare på en given dag.
Men hospitalerne skal også kunne varetage akutte patienter. Blodpropper må ikke vente, og brækkede arme og ben skal også behandles relativt hurtigt.

Migræne er en diagnose, som i stigende grad bliver behandlet. Medicinalindustrien forudser store tilvækster i markedet. Sikkert nok til dels ved at holde priserne oppe på de nye mediciner.
Bliver vi flere migrænikere?
Jeg søgte på Google, for at se om antallet af migrænikere stiger. Resultaterne var spredte men der var en del, som skrev, at der ikke er blevet flere migrænikere de seneste 50 år. En tilsvarende søgning på Pubmed (som er en database med stort set alle de lægevidenskabelige resultater) viste dog, at dette er en sandhed med modifikationer. F.eks. er antallet (procentdelen) af amerikanske soldater med migræne stigende – jævnt og støt fra 1998 til 2010. Både for mænd og kvinder. Se figuren nedenfor. I samme rapport viser de amerikanske forskere, at der ikke er en stigning i procentdelen af migrænikere i den generelle befolkning. Desværre opgøres antallet af migrænikere i de to befolkningsgrupper ikke ens. Soldaterne svarede på, om de havde haft et migræneanfald indenfor det seneste år, den generelle befolkning blev spurgt om et migræneanfald indenfor de seneste 3 måneder.
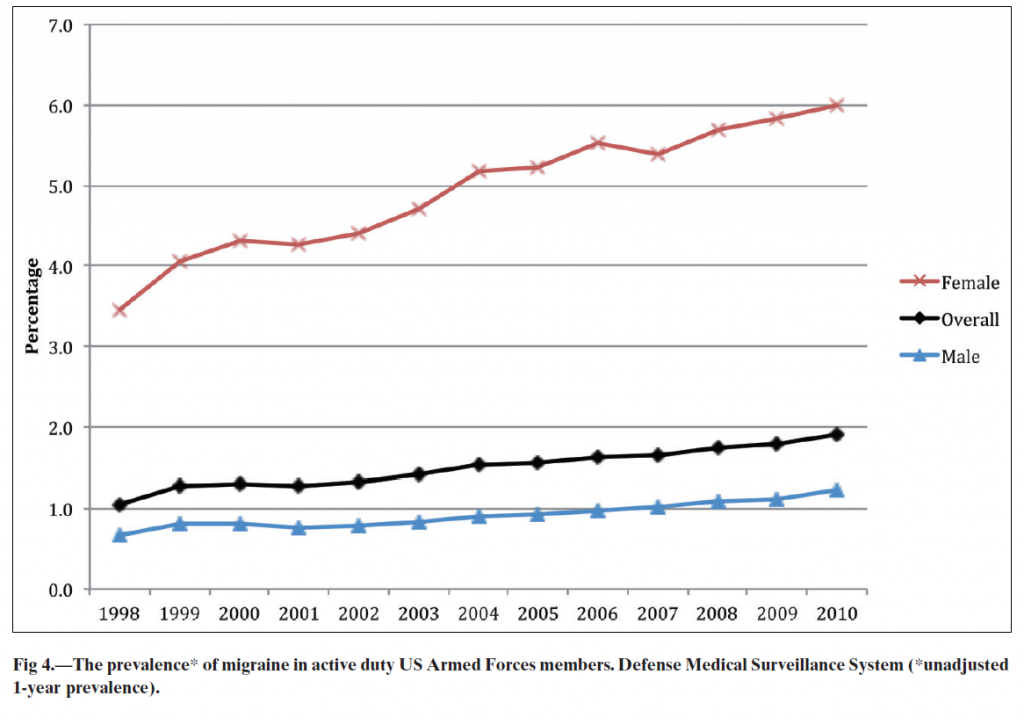
Så de to resultater er ikke sammenlignelige. Se link ovenfor.
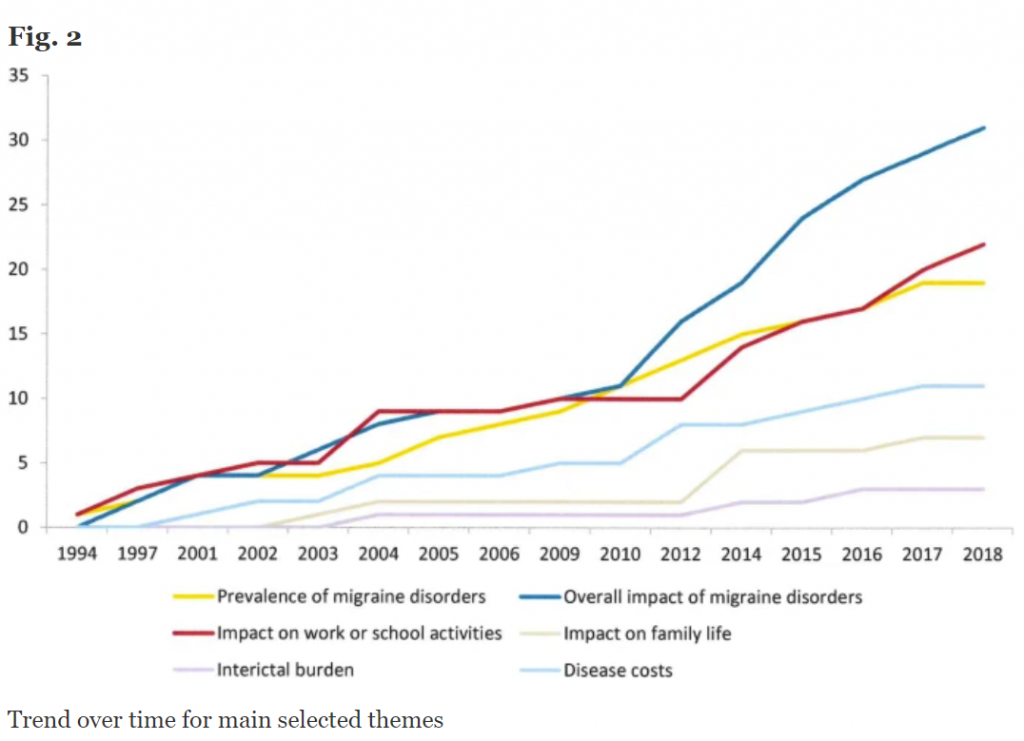
Samme tendens som for de amerikanske soldater fandt man i et stort review, som samlede resultater fra 49 videnskabelige artikler (se figuren med udviklingen fra 1994 til 2018). Hvis der er hold i, at antallet af migrænikere ikke stiger, så er budgetlægningen på hovedpineklinikkerne relativt let. Det handler stort set ‘kun’ om at overbevise de bevilgende myndigheder om, at med bedre behandling og nye mediciner skal der også bruges flere penge.
Tror vi på, at antallet af migrænikere stiger, er der nok lidt bedre argumenter for øgede midler. Eller måske skal de danske førende migrænelæger til at tænke kreativt. Bedre uddannelse i medicinsanering ude i landet kunne måske nedsætte antallet af indlæggelser.
Når der af og til skal skæres i budgetterne, er der ikke så mange knapper at dreje på i en hovedpineafdeling. Hurtigere behandling, færre indlæggelsesdage ved medicinsanering, og billigere medicin.
Hurtigere konsultation
Der skal opbygges et tillidsforhold mellem lægen og migrænikeren, første gang de mødes på hospitalet. Det tager lidt tid. Og lægen skal lytte til migrænikeren – det kan tage en del tid for nogle konsultationer. Vores læger beder om en migrænedagbog og en medicinliste inden første samtale. Det er en god begyndelse. Men hvis disse to emner tager hele den afsatte tid, kan de blokere for den friere snak om, hvordan migrænen opleves. Det er ofte de små tegn, som afslører, om patienten har en af de sjældnere typer af hovedpine. En stram guidning gennem dagbogen og medicinlisten lukker for en sidebemærkning, som kunne handle om at det ene øje er lidt mærkeligt. Eller at migrænen kommer på klokkeslæt i nattens løb.
Disse to ‘sidebemærkninger’ er typiske for IIH (interkraniel idiopatisk hypertension, dvs. overtryk i væsken omkring hjernen) og hypnisk hovedpine (også kaldet vækkeurshovedpine). Der er rigtigt mange andre varianter af hovedpine og migræne, som kan erkendes på sådanne små – tilfældige – oplysninger. Tilfældige i den forstand, at de ikke er skrevet ind i den normale rutine for en første samtale med en ung doktor, eller den efterfølgende samtale med en mere erfaren doktor.
Hurtigere behandling
Den nok mest ressourcekrævende behandling af migræne, er en medicinsanering, ofte med indlæggelse. 10 dage på hospitalet, med indlagte ‘skoletimer’ i mestring af migrænen.
Der kan være meget forskellige gode grunde til at lægen tilbyder sådan en indlæggelse. Nogle læger anbefaler at migrænikere uden psykiske følger af migrænen fint kan medicinsanere hjemme. Mislykkede forsøg på en selvsanering og et overforbrug af opioider er også gode grunde til en indlæggelse.
Nogle migrænikere kan slet ikke holde ud at bare ligge og vente i en hospitalsseng, indtil de 10 dage er gået. Mens andre nyder ‘ferien’.

Så en kortere indlæggelse (eller færre indlagte) giver straks en besparing, uden at antallet af behandlede patienter nødvendigvis skal reduceres. Vi ved ikke om en kortere indlæggelse har større eller mindre effekt. Men vi ved, at i både USA og Australien anbefales følgende som ligeværdige behandlinger: stop for den udløsende medicin eller reduktion af den udløsende medicin eller indlæggelse. Jeg tror der er en lille prioritering i rækkefølgen.
Billigere medicin
Ny medicin er dyr medicin. De nye CGRP-midler er voldsomt dyre på apoteket og en del billigere på hospitalet, som får en rimelig rabat. Men medicinen skal betales, og i køen for at få penge til tilskud til eller betaling for ny hospitalsmedicin er der hård konkurrence. Mange nye mediciner for andre sygdomme redder liv, vi dør ikke (umiddelbart) af migræne. Så migrænemedicinen kommer ikke højt på listen over medicin, som skal have et stort tilskud.
Amgros (Regionernes indkøbsorganisation for medicin, som forhandler medicinpriserne) gør sikkert et godt stykke arbejde for at få rimelige priser. Men der er hele tiden pres på fra patienterne og deres læger, for at få mulighed for at prøve den nye, dyre medicin. Ikke bare til migrænebehandling, men også til en lang række dødelige sygdomme.

En kynisk betragtning kunne være, at en udgift på 100.000 kr til ny migrænemedicin kunne give en migræniker et par år uden smerter. Eller kunne forlænge en ældre kræftpatients liv med xx måneder. Eller betale for et barns kræftmedicin og måske helt fjerne kræften. Jeg er glad for, at det ikke er mig, som skal tage den slags beslutninger.
Fylder afdelingerne hospitalerne op, så budgettet passer?
I perioder, hvor hospitalerne skal effektiviseres, har det i en årrække set ud til, at afdelingerne prøver på at presse patienterne ind i flere undersøgelser end nødvendigt, for at dokumentere en øget effektivitet. Flere undersøgelser – det giver omsætning. Flere små operationer (dette handler ikke om migræne), ekstra undersøgelser, som måske ikke er nødvendige, og indlæggelser for noget, som lige så godt kunne udføres ambulant. Det tæller alt sammen i regnskabet.
Jeg fristes til at tro, at det danske tilbud om medicinsanering med indlæggelse i nogen grad skyldes, at der er ledige sengepladser. Det er jo lidt pinligt, hvis der er mangel på senge i andre afdelinger. Og indlæggelser skæpper godt i afdelingens regnskab.
Jo, der er helt sikkert migrænikere, som har brug for 10 dage i ro og med en læge i omegnen, mens de værste migræneanfald raser de første dage af afgiftningen. Men erfaringer fra mange lande viser, at en god kontakt med en støttende læge kan give mange af de sanerede mindst lige så gode resultater i en hjemme-afgiftning.
Ja, hospitalsdrift er vanskelig. Og et alvorligt emne, for rigtigt mange af os kommer forbi et hospital med en livstruende sygdom. Og så vil vi gerne have den bedste (og måske dyreste) medicin og behandling.
Som altid – lad patienten komme til orde og vælge helst den behandling, der passer bedst ind i hans/hendes tilværelse.
